Eerste arts zit er zelden naast
Plaats een reactieSecond opinion: patiënt zoekt vooral info, hoop en geruststelling
Betere voorlichting aan patiënten met kanker leidt mogelijk tot een daling van het aantal second opinions. Veel patiënten zijn namelijk op zoek naar meer informatie, hoop en geruststelling. Slechts in een enkel geval leidt een second opinion tot een andere diagnose.
Een second opinion is tegenwoordig een bekend fenomeen. Naar aanleiding van een diagnose en/of een behandelvoorstel krijgt de patiënt een tweede mening van een arts uit een andere instelling, zonder dat die de bedoeling heeft de behandeling over te nemen. Behalve de patiënt kan ook de huisarts, de medisch specialist of een derde hiervoor het initiatief nemen en zijn oordeel door een expert laten toetsen.
Er is weinig bekend over de medische resultaten van een second opinion, wat de motivatie van patiënten is en of zij tevreden zijn over het resultaat. Uit een onderzoek uit 2003 bleek dat de meerderheid van de patiënten behoefte had aan bevestiging en/of meer zekerheid.1 Een minderheid had een negatieve ervaring met de eerste behandelend specialist of vond dat hij onvoldoende was voorgelicht. Uit een andere studie uit 2006 bleek dat een second opinion bij 16 procent van de patiënten had geleid tot belangrijke veranderingen ten opzichte van de behandeling die in eerste instantie was voorgesteld.2
Binnen alle specialismen is het aantal second opinions de laatste jaren gestaag toegenomen en daarmee het beroep op de capaciteit van medisch specialisten en ziekenhuisvoorzieningen. Het Nederlands Kanker Instituut-Antoni van Leeuwenhoek Ziekenhuis (NKI-AVL) speelt als specialistisch oncologiecentrum een belangrijke rol bij second opinions: van 2004 tot 2008 steeg het aantal patiënten dat de polikliniek bezocht voor een tweede oordeel met maar liefst 17 procent.
Om meer inzicht te krijgen in deze groeiende groep patiënten, heeft het NKI-AVL bij de specialismen oncologische pulmonologie en gastro-enterologie tussen november 2007 en mei 2008 een inventariserend onderzoek uitgevoerd. Daarbij is gekeken wat een tweede mening betekent voor diagnose en behandeling, de voorlichting en de instroom van nieuwe patiënten in medisch-wetenschappelijk onderzoek. Ook is patiënten gevraagd wat de redenen waren voor een second opinion en of aan hun verwachtingen is voldaan.
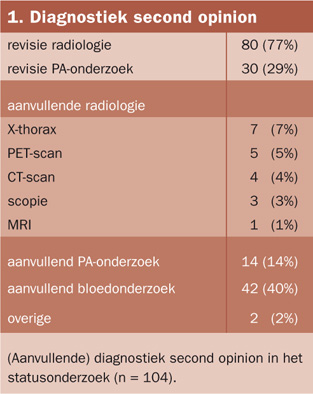
Daarnaast is er retrospectief statusonderzoek verricht van patiënten die in 2006 de polikliniek oncologische pulmonologie en gastro-enterologie bezochten voor een second opinion. Aan de hand van een checklist is gekeken welke diagnostische onderzoeken de patiënten hebben ondergaan, de resultaten van de second opinions en het aantal contactmomenten.
Andere diagnose
In 2006 kwamen op de polikliniek pulmonale oncologie en gastro-enterologie van NKI-AVL 432 patiënten langs voor een second opinion. Een aselecte steekproef resulteerde in 104 medische dossiers: 53 patiënten bezochten een longarts en 51 een gastro-enteroloog. Bij drie patiënten kwam de arts tot een andere diagnose dan de eerste behandelaar (zie tabellen 1 en 2). Bij twee van deze drie patiënten bleek de maligniteit niet bewezen. In drie gevallen was de diagnostische conclusie van het NKI-AVL niet duidelijk terug te vinden in de medische status. Bij de overige 98 patiënten leidde de second opinion tot dezelfde diagnose.
Specialisten van het NKI-AVL stelden 69 patiënten dezelfde behandeling voor als de eerste behandelaar, 23 patiënten kregen echter een ander behandelvoorstel (afwachten versus chemotherapie, chemotherapie versus chemo-radiotherapie, chemotherapie versus radiotherapie en palliatie versus behandeling in studieverband). Bij twaalf patiënten was de geadviseerde behandeling naar aanleiding van de second opinion of de behandeling die de eerste behandelaar had voorgesteld niet duidelijk gedocumenteerd.
Het NKI-AVL nam in bijna een kwart van de gevallen de behandeling over. Redenen hiervoor waren de start van een behandeling in studieverband, de complexiteit van een behandeling of omdat de patiënt dat uitdrukkelijke wenste. 76 patiënten brachten eenmaal een bezoek aan een medisch specialist in het NKI-AVL, voor 24 patiënten was een tweede bezoek noodzakelijk en voor vier patiënten zelfs meer dan twee bezoeken. Met ruim de helft van de patiënten is na het eerste bezoek nog telefonisch contact geweest.
Geruststelling
Van de 151 enquêtes die werden verstuurd naar patiënten die tussen november 2007 en mei 2008 een second opinion kregen in het NKI-AVL, werden er 69 geretourneerd. Ruim 90 procent van de respondenten vroeg voor de eerste keer een second opinion aan. Meer dan de helft van de patiënten (59%) kreeg informatie over een second opinion via de behandelend specialist, de huisarts, familie of vrienden.
De behoefte aan (meer) informatie is de belangrijkste reden voor het vragen van een second opinion (zie tabel 3). Voor 44 van de 69 patiënten die de enquête invulden, bleef het eerste behandeladvies gehandhaafd. Maar 16 patiënten kregen een aangepast behandeladvies, van wie 6 een behandeling in trialverband. Van de 69 waren 57 patiënten (83%) tevreden of zeer tevreden dat zij een second opinion hadden aangevraagd. Zij kregen meer uitleg over de ziekte en behandeling (36%) of werden gerustgesteld door de bevestiging of aanpassing van een eerder voorgestelde behandeling (31%).
Uit literatuur, retrospectief statusonderzoek en patiëntenenquêtes blijkt dat het grootste deel van de patiënten die een tweede mening aanvraagt, behoefte heeft aan meer informatie of hoopt op een ander advies en/of geruststelling. Een second opinion leidt bij een deel van de patiënten tot aanvullende diagnostiek, maar zelden tot een andere diagnose. In een substantiële groep vindt wel een aanpassing van de voorgestelde behandeling plaats. De meeste patiënten waren tevreden over het feit dat ze een second opinion hadden aangevraagd.
Representatief
Het is de vraag of de onderzochte groep patiënten representatief is voor alle patiënten met kanker die een second opinion ondergaan. Het onderzoek is immers beperkt tot de specialismen oncologische pulmonologie en gastro-oncologie in het NKI-AVL. Daarnaast is een deel van de gegevens verkregen door retrospectief statusonderzoek. Daarbij is enige subjectieve interpretatie door de onderzoeker onvermijdelijk. Daarnaast is de enquête door iets minder dan de helft (46%) van de patiënten beantwoord. Selectiebias kan niet worden uitgesloten – het is onduidelijk waarom de andere patiënten niet hebben meegewerkt.
Op basis van de resultaten kan ten onrechte de indruk ontstaan dat de eerste behandelaar regelmatig een verkeerd behandelvoorstel doet. De werkelijkheid is genuanceerder. Uit zowel het statusonderzoek als de enquête blijkt dat de medisch specialist bij twijfel zelf een second opinion initieert en daarmee zijn behandelvoorstel toetst bij een expert. Ook heeft het NKI-AVL als onderzoeksinstituut meer mogelijkheden een behandeling in studieverband aan te bieden.
Uit de enquête blijkt dat patiënten een grote interne motivatie hebben om een second opinion aan te vragen. Zij hebben behoefte aan bevestiging en willen meer informatie over ziekte en behandeling. De vraag is of het aantal niet kan worden teruggebracht als de voorlichting in het eerste ziekenhuis wordt uitgebreid of in een andere vorm wordt aangeboden. Ook zou de patiënt moeten worden geïnformeerd als de eerste specialist collega’s consulteert of de casus bespreekt en daarmee eigenlijk al een soort tweede mening in de klinische besluitvorming meeneemt.
Het is interessant te weten of voor second opinions ook andere manieren kunnen worden ingezet, zoals bijvoorbeeld nieuwe media (internet). Nader onderzoek is nodig om na te gaan of met internettechnologie eenzelfde zorgvuldige tweede mening kan worden gegeven. In het licht van efficiëntie zou dit een gunstig effect kunnen hebben op het beroep dat een second opinion doet op de tijd van de medisch specialist, het overig ziekenhuispersoneel en de ziekenhuisvoorzieningen.
J.M. Maaskant, MSc, onderzoeker/stafmedewerker AMC, Amsterdam
H.A.M. van Muilekom, MANP, verpleegkundig specialist, Nederlands Kanker Instituut-Antoni van Leeuwenhoek Ziekenhuis, Amsterdam
Correspondentieadres:
e.v.muilekom@nki.nl;
c.c.: redactie@medischcontact.nl
Geen belangenverstrengeling gemeld.
Samenvatting
- Het aantal patiënten dat de polikliniek van het NKI-AVL bezocht voor een second opinion steeg in drie jaar met 17 procent.
- Een second opinion leidt bij een deel van de patiënten tot aanvullende diagnostiek, maar slechts bij 3 procent van de patiënten tot een andere diagnose.
- Bij 22 procent van de patiënten wordt de voorgestelde behandeling aangepast.
- De belangrijkste drijfveren voor een second opinion zijn behoefte aan meer informatie, hoop op een ander advies en/of geruststelling.
Luister naar een interview met H.A.M. van Muilekom in het AVRO-programma De Praktijk
Literatuur
1. Mellink WA e.a. Cancer patients seeking a second surgical opinion: results of a study on motives, needs, and expectations. J Clin Oncol. 2003 Apr 15; 21 (8): 1492-7. 2. Mellink WA e.a. Discrepancy between second and first opinion in surgical oncological patients. Eur J Surg Oncol. 2006 Feb; 32 (1): 108-12.


- Er zijn nog geen reacties



















