Niet meer afwachten bij hemangioom
2 reactiesConcentratie van zorg bij aangeboren vaatafwijkingen nodig
Ouders van kinderen met wijnvlekken, aardbeienvlekken of andere aangeboren vaatafwijkingen krijgen vaak te horen dat behandeling niet mogelijk of niet nodig is. Dit is een achterhaald advies. Reden waarom artsen te rade moeten gaan bij gespecialiseerde collega’s.
Aangeboren vaatafwijkingen zijn te onderscheiden in hemangiomen (aardbeienvlekken) en vaatmalformaties (waaronder wijnvlekken).1 Hemangiomen worden gekenmerkt door een tumoreus endotheel, disproportionele groei tot een leeftijd van 6 tot 9 maanden en regressie tussen het 4de en 10de levensjaar, vaak met restafwijkingen. Infantiele hemangiomen hebben een prevalentie van 4 tot 10 procent bij kinderen jonger dan een jaar. Vaatmalformaties kennen een normaal endotheel en proportionele groei zonder regressie.
Veel artsen met uiteenlopende achtergrond – huisartsen, jeugdartsen, dermatologen, kinderartsen, oog- en kno-artsen – krijgen te maken met patiënten met een aangeboren vaatafwijking. Vaak zijn er vlak na de bevalling al eerste signalen. In het begin worden die nogal eens verklaard met ‘klem gezeten tijdens de bevalling’. Hetero-anamnestisch kan er sprake zijn van een krasje of muggenbultje dat daarna ineens heel hard gaat groeien. Soms worden hemangiomen of vaatmalformaties voor het eerst gesignaleerd op het consultatiebureau.
Geruststelling
De gangbare opvatting onder artsen is dat hemangiomen voor het 10de levensjaar vanzelf volledig weer verdwijnen en dat expectatief beleid, uitleg aan de ouders en geruststelling volstaan. Deze opvatting is slechts voor een deel op waarheid gestoeld. In meer dan 25 procent van de gevallen blijven na het 10de levensjaar restafwijkingen over.2 In cosmetisch belangrijke zones zoals het gelaat is dit levensveranderend. Bovendien kan een hemangioom in de groeifase soms ook (de gezonde ontwikkeling van) organen bedreigen. Afhankelijk van groeiwijze en plaats kunnen ze aanleiding geven tot ulceratie met pijn en littekenvorming, amblyopie bij peri-oculaire hemangiomen of stridor bij luchtweghemangiomen.1 Ook dit kan levensveranderend of zelfs levensbedreigend zijn.
Hemangiomen kunnen levensveranderend
of zelfs levensbedreigend zijn
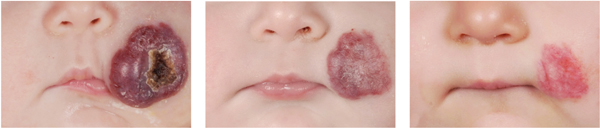
Een levensveranderende aandoening vraagt om behandeling. Nu waren de behandelopties tot voor kort beperkt; alleen de bedreigende hemangiomen werden behandeld met hoge doses prednison of chemotherapeutica. Recentelijk is de behandeling van infantiele hemangiomen echter spectaculair verbeterd. In 2008 ontdekten Léauté-Labrèze e.a. namelijk dat de bètablokker propranolol effectief is tegen hemangiomen en voldoende veilig is in het gebruik.3
In het UMC St Radboud Nijmegen zijn inmiddels ruim honderd hemangioompatiëntjes behandeld met propranolol.4 Gemiddeld werd gestart op een leeftijd van 4,5 maanden. Uit de resultaten blijkt dat propranolol schade en restafwijkingen kan voorkomen bij patiënten met een levensbedreigend of groot faciaal, levensveranderend hemangioom. Hiermee is een hemangioom een aandoening geworden waarvan de impact op patiënt en omgeving significant is gedaald.5 Het bekende afwachtende beleid – want ‘het hemangioom gaat toch vanzelf weg’ – is daarom niet meer te verdedigen.
Maatwerk
Behalve in de behandeling van hemangiomen zijn er ook belangrijke ontwikkelingen aangaande andere aangeboren vaatafwijkingen (vaatmalformaties). De kennis hierover is aanzienlijk toegenomen. Er zijn steeds meer mogelijkheden op het gebied van beeldvorming (echo, MRI en angiografie) en behandeling.
Juist deze groep van aandoeningen heeft een zeer uitgebreid scala van klinisch presentatie en ernst, waarbij in de eerste levensjaren het onderscheid met gewone (infantiele) hemangiomen soms lastig is. Veneuze malformaties geven stuwing en pijnklachten ten gevolge van flebitiden. Lymfatische malformaties geven klachten van pijnlijke ontsteking en zwelling. Arterioveneuze malformaties geven zeer pijnlijke zwelling en ulceratie, en kunnen uiteindelijk hartfalen veroorzaken. Alle symptomatologie is afhankelijk van lokalisatie en uitgebreidheid van de malformatie.6
Vaatmalformaties zijn congenitaal; soms zijn ze al symptomatisch bij jonge kinderen, soms geven ze progressief klachten tijdens puberteit of zwangerschap. Aanvullend (invasief) onderzoek vraagt maatwerk, waarbij altijd een afweging moet worden gemaakt tussen de ernst van de klachten, de belasting van het onderzoek, de therapeutische vooruitzichten en de prognose. En dat geldt ook bij de behandeling. Er is een groeiend arsenaal aan mogelijkheden om uit te kiezen – van conservatieve therapie met compressie tot sclerotherapie onder narcose – en daarbij is maatwerk geboden.
Concentratie
Dergelijk maatwerk vereist ervaring. Alleen artsen die veel vaatmalformaties en hemangiomen zien en weten wat state of the art is met betrekking tot diagnostiek en behandeling, kunnen patiënten met deze aandoeningen de zorg geven die ze verdienen. Om die reden is concentratie van patiëntenzorg dringend nodig. Onderzoek en behandeling dient bij voorkeur plaats te vinden binnen multidisciplinaire teams met toegewijde specialisten. Daarbij is het natuurlijk ook belangrijk dat artsen deze superspecialisten weten te vinden en hen tijdig om advies vragen.
De Hecovan-werkgroep van UMC St Radboud in Nijmegen heeft jarenlange ervaring met grote aantallen hemangioom- en vaatmalformatiepatiënten, maar ook met zeer zeldzame vasculaire aandoeningen. In de werkgroep zitten artsen met de volgende specialisaties: dermatologie, (interventie)radiologie, plastische chirurgie, vaatchirurgie, kinderchirurgie en mondkaakchirurgie. Zo nodig wordt ook een neuroloog, kinderarts, internist, oogarts, kno-arts of orthopeed geraadpleegd. De leden van de werkgroep hebben wereldwijd contacten via de International Society for the Study of Vascular Anomalies, een netwerk waarin complexe casuïstiek wordt besproken en ervaringen worden gedeeld.7 Nationaal zijn er intensieve contacten met andere academische centra en met Hevas, de Nederlandse ouder- en patiëntenvereniging voor hemangiomen en vasculaire malformaties.8
De Hecovan-werkgroep heeft een website die reeds door velen is gevonden en zowel door artsen als patiënten wordt gebruikt voor consulten. Ook is er via mijnzorgnetnet.nl een begin gemaakt met een Hecovan-community. De Hecovan-werkgroep nodigt u van harte uit om casuïstiek te presenteren.
dr. Carine van der Vleuten, dermatoloog, UMC St Radboud Nijmegen
prof. dr. Marc Wijnen, kinderchirurg, UMC St Radboud Nijmegen
prof. dr. Leo Schultze Kool, interventieradioloog, UMC St Radboud Nijmegen
Correspondentieadres: c.vandervleuten@derma.umcn.nl; c.c.: redactie@medischcontact.nl.
Geen belangenverstrengeling gemeld.
Samenvatting
- De ontdekking van de effectiviteit van propranolol bij hemangiomen heeft de behandeling revolutionair veranderd.
- Het gebruikelijke, expectatieve beleid is niet meer altijd de beste optie.
- De differentiële diagnose met andere aangeboren vaatafwijkingen is bij hemangiomen lastig.
- De oplossing is concentratie van expertise over vaatanomalieën in multidisciplinaire centra.
Voetnoten
1. Frieden IJ, Haggstrom AN, Drolet BA, Mancini AJ, Friedlander SF, Boon L, Chamlin SL, Baselga E, Garzon MC, Nopper AJ, Siegel DH, Mathes EW, Goddard DS, Bischoff J, North PE, Esterly NB. Infantile hemangiomas: current knowledge, future directions. Proceedings of a research workshop on infantile hemangiomas, April 7-9, 2005, Bethesda, Maryland, USA. Pediatr Dermatol 2005; 22: 383-406.
2. Bauland CG, Lüning TH, Smit JM, Zeebregts CJ, Spauwen PH. Untreated hemangiomas: growth pattern and residual lesions. Plast Reconstr Surg. 2011; 127: 1643-8.
3. Leaute-Labreze C, Dumas de la Roque E, Hubiche T, BoraleviF, Thambo JB, Taieb A. Propranolol for Severe Hemangiomas of Infancy. N Engl J Med 2008; 358: 2649-51.
4. Hermans DJJ, Ottenhof MJ, Wijnen MHWA, Van Beynum IM, Van der Horst CMAM, Van der Vleuten CJM. Behandeling van infantiele hemangiomen met propranolol, zeer goede resultaten, weinig bijwerkingen. Ned Tijdschr Geneeskd. 2011; 155: A3482.
5. Hermans DJJ, Zweegers J, Evers A, Van der Vleuten CJM. The impact of treatment in children with an infantile hemangioma: propranolol versus oral corticosteroids. (submitted)
6. Mulliken JB, Glowacki J. Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconstr Surg. 1982; 69: 412-22.
8. www.hevas.eu















,
Dit weekend las ik Uw bijdrage in Medisch Contact en herinnerde mij een verhaal van na de oorlog.
Ik denk, dat U het wel kent. In de laatste oorlogswinter moest het dorp Lent ( tegenover Nijmegen) ontruimd worden. Met de bevolking keerde ook de huisa...rts terug toen alles weer veilig was. Het viel hem op ( omdat hij zijn kaartsysteem altijd goed bijgehouden had) dat bij een aantal jonge patientjes hem bekende hemangiomen verdwenen waren. Hij is er uiteindelijk op gepromoveerd en een nieuwe behandeling (abstineren) in plaats van schadelijke bestraling, deed zijn intrede. Maar de wetenschap gaat verder en ook alweer min of meer toevallig is de propanolol werkzaam gebleken.
Ik vond het uitermate interessant!
J.Sleijffers
Huisarts N.P.
Utrecht
M. Kamphuis
Jeugdarts KNMG, 'S-GRAVENHAGE
Goed dat gepubliceerd wordt dat er meer mogelijk is met behandelingen voor aangeboren vaatafwijkingen. Er wordt echter nogal ongenuanceerd ingegaan op de signalering van aangeboren vaatafwijkingendoor 'veel artsen met uiteenlopende achtergrond'. Hier...bij zou de opvatting zijn dat 'hemangiomen voor het 10de levensjaar vanzelf volledig weer verdwijnen en expectatief beleid kan volstaan'. Dit wordt in elk geval door de jeugdgezondheidzorg niet herkend. In de recent door TNO, opgestelde JGZ richtlijn 'huidafwijkingen' zijn helder opgestelde criteria gegeven wanneer niet, maar vooral ook wanneer wel verwezen moet worden. Levensverandering dan wel levensbedreiging zijn daarbij de uitgangspunten. In het kader van kostenbesparing van de zorg lijkt het ons ongeoorloofd voor alle hemangiomen altijd een specialist te consulteren, zoals bij de afbeelding vermeld staat. Dit gaat voorbij aan de expertise van in elk geval de professionales werkzaam in de jeugdgezondheidszorg, die prima onderscheid kunnen maken wanneer dit wel of niet nodig is.