Integrale bekostiging diabetes duur
5 reactiesBeheersen van de prijs van diabeteszorg werkt contraproductief
Er hangt een stevig prijskaartje aan de diabeteszorg. Integrale bekostiging zou een goede optie zijn om deze zorg te verbeteren en tegelijk betaalbaar te houden. Maar een analyse van Achmea wijst uit dat dat een misvatting is.
Integrale zorg wordt gezien als de beste zorg voor patiënten met diabetes. Om dat te stimuleren wordt dit type diabeteszorg sinds enkele jaren ook integraal bekostigd.1 Integrale zorg en integrale bekostiging moeten waarborgen dat ook in de toekomst kwalitatief goede diabeteszorg beschikbaar en betaalbaar is. De doelmatigheidswinst moet komen uit substitutie van dure tweedelijnszorg naar goedkopere eerstelijnszorg en het voorkómen van complicaties.
Onderzoek naar het effect van integrale diabeteszorg in de periode 1998 – 2008 heeft aangetoond dat kwaliteit en medische uitkomsten significant zijn verbeterd.2 Dit onder meer door geprotocolleerde en multidisciplinaire zorg, het spiegelen van medische uitkomsten en de introductie van de praktijkondersteuner. Dit was voor de introductie van de integrale bekostiging. Deze en latere onderzoeken tonen wel verbeteringen aan op het gebied van samenwerking, registratie en rapportage, maar geen significante verbetering op de medische waarden, zoals het HbA1c, de cholesterol/HDL ratio en de BMI.3-8
Bekostiging
Wij hebben van ruim 150.000 op medicatie ingestelde diabetespatiënten de direct aan diabetes gerelateerde zorgkosten geanalyseerd.9 Hiervoor hebben we de declaratiegegevens van verzekerden van Achmea in de periode 2006 - 2009 gebruikt.
De kosten van medicatie en hulpmiddelen hebben we niet meegenomen omdat deze geen onderdeel vormen van de integrale bekostiging. De kosten van de diabeteszorg in de tweede lijn zijn wel meegenomen. Deze cijfers laten zien wat het oplevert als de eerste lijn zorg van de tweede lijn overneemt.
Diabetespatiënten die ingeschreven staan bij een huisarts die in 2009 aangesloten was bij een zorggroep, vormen de groep ‘integraal bekostigde zorg’. In 2006 had 2,5 procent van de diabetespatiënten uit deze groep een keten-DBC, in 2009 was dit toegenomen tot 56,2 procent.
Diabetespatiënten die ingeschreven staan bij een huisarts die over de periode 2006 tot en met 2009 niet aangesloten was bij een zorggroep, vormen de groep ‘regulier bekostigde diabeteszorg’. Voor deze diabetespatiënten heeft de huisarts geen keten-DBC gedeclareerd.
Zorggroepen die op enig moment in de periode 2006-2009 op een andere wijze zijn gefinancierd dan via integrale of reguliere bekostiging, zijn niet meegenomen in dit onderzoek.
In 2009 bestaat de groep ‘integraal bekostigde zorg’ uit 118.401 en de groep ‘regulier bekostigde zorg’ uit 54.086 diabetespatiënten.
Explosieve stijging
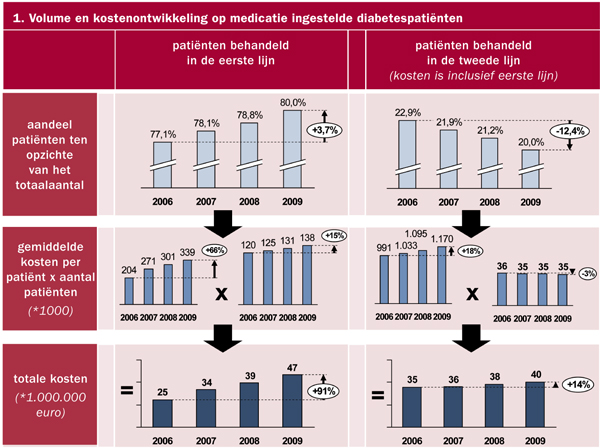
De diabeteszorgkosten, exclusief medicatie en hulpmiddelen, stijgen in de totale onderzoeksgroep jaarlijks met gemiddeld 13,3 procent. De kosten stegen van 60 miljoen euro in 2006 naar 87 miljoen euro in 2009. Het aantal diabetespatiënten groeide gemiddeld met 3,4 procent per jaar van 156.000 naar 172.500. In de periode 2006-2009 zijn de totale zorgkosten dus bijna viereneenhalf maal sterker gestegen dan het volume.
In 2009 worden zowel relatief als absoluut minder patiënten in de tweede lijn behandeld. De totale kosten van diabetespatiënten die in de tweede lijn zijn behandeld, zijn wel beperkt gestegen. De totale kosten van in de eerste lijn behandelde diabetespatiënten zijn bijna verdubbeld, door een explosieve stijging van de gemiddelde kosten per patiënt (66%). (zie figuur 1).
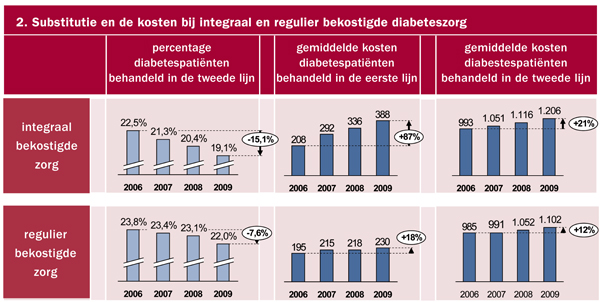
Bij integraal bekostigde zorg zijn van 2006 t/m 2009 de gemiddelde kosten per in de eerste lijn behandelde patiënt met 87 procent gestegen, bij regulier bekostigde zorg is dit maar 18 procent (zie figuur 2). Een groot verschil dat niet wordt gecompenseerd door de baten van de extra substitutie bij integraal bekostigde zorg.
De zorgkosten van diabetespatiënten bij huisartsen die aangesloten zijn bij een zorggroep en integraal bekostigd worden, zijn in de periode 2006-2009 met 20,7 miljoen euro gestegen. Ongeveer 15 miljoen hiervan is toe te schrijven aan de invoering van de integrale bekostiging. Over alle diabetespatiënten is dit een gemiddelde extra kostenstijging van 128 euro per patiënt. Als de gemiddelde kostenstijging alleen over de diabetespatiënten in de keten wordt berekend (56,2%), is het een stijging van 228 euro per patiënt.
Weeffouten
Uit ons onderzoek blijkt dat integrale bekostiging van de diabeteszorg leidt tot forse meerkosten ten opzichte van de reguliere financiering; op landelijk niveau gaat dit over tientallen miljoenen. Dit, terwijl er geen aanwijzigen zijn dat integrale bekostiging leidt tot betere uitkomsten van diabeteszorg.
Deze extra kostenstijging is zelfs een onderschatting omdat de diabetespatiënten zonder glucoseregulerende medicatie buiten de analyse zijn gehouden. Bij deze patiënten is de gemiddelde zorgzwaarte, en daarmee ook de gemiddelde zorgkosten, lager dan bij diabetespatiënten met medicatie.
Als deze patiënten in beide groepen meegenomen zouden zijn, zouden de extra kosten in de groep ‘integraal bekostigde zorg’ nog hoger uitvallen. Dit omdat deze geen medicatie gebruikende diabetespatiënten vaak ook deelnemen aan integrale ketenzorgprogramma’s, en hiervoor eenzelfde ketentarief wordt gedeclareerd als bij diabetespatiënt die op medicatie zijn ingesteld.
De kostenstijging door integrale financiering is deels te verklaren door weeffouten in dit bekostigingssysteem, zoals de dubbele bekostiging van losse verrichtingen in de eerste lijn, dubbele DBC’s tussen de eerste en tweede lijn en prikkels voor risicoselectie.4 Daarnaast gaat tussen de 25 en 50 procent van het ketentarief op aan overhead en nettoresultaat voor de zorggroep, zoals blijkt uit jaarverslagen van zorggroepen over verslagjaar 2010. Tot slot heeft onervarenheid met dit bekostigingsysteem een aandeel gehad in de kostenstijging.
Overheid, zorgveld en verzekeraars moeten zich afvragen of integrale bekostiging wel in alle gevallen de juiste methodiek is om de zorg voor patiënten met chronische aandoeningen te bekostigen. Het bekostigingssysteem veroorzaakt een kostenstijging die voor een groot deel wordt meegenomen in het macrobudget van de huisartsen en leidt tot het beperken van de basishuisartsenzorg.
Voor betaalbare en kwalitatieve goede diabeteszorg nu en in de toekomst zijn en blijven investeringen in integrale zorg, in samenwerking, en in het transparant maken van medische uitkomsten noodzakelijk. Maar dit moet wel plaatsvinden binnen een goed functionerend bekostigingssysteem. Overheid, zorgverleners en verzekeraars zullen met elkaar in dialoog moeten gaan over een beter bekostigingssysteem met de juiste prikkels op de juiste plaats.
Niels Sprangers, beleidsadviseur
Onno van der Galiën, senior onderzoeker kenniscentrum
Corry Steensma, senior zorginkoper
Patrick Edgar, senior manager zorginkoop eerste lijn
allen werkzaam bij Achmea, divisie Zorg & Gezondheid
Correspondentieadres: niels.sprangers@achmea.nl; c.c.: redactie@medischcontact.nl
Samenvatting
- Door integrale bekostiging stijgen de kosten voor diabeteszorg in de eerste lijn explosief. De baten van minder diabeteszorg in de tweede lijn zijn zeer beperkt.
- Gemiddeld stijgen door deelname aan een integraal bekostigd diabetesketenzorgprogramma de diabetesgerelateerde zorgkosten met 228 euro per patiënt per jaar.
- De kwaliteit van de diabeteszorg is goed. Integrale zorg draagt daar aan bij, maar de integrale bekostiging daarvan leidt niet tot aantoonbaar betere medische waarden.
- Om in de toekomst kwalitatief goede en betaalbare zorg te kunnen aanbieden is er behoefte aan een beter bekostigingsmodel voor integrale diabeteszorg.
Voetnoten
1. Naast diabeteszorg worden ook COPD- en VRM-zorg integraal bekostigd.
2. Samenwerking en Samenhang in de keten. Evaluatie en resultaten van DiabetesZorgBeter. 2009.
3. Diabetes Care in The Netherlands: Improving Health and Wealth. Booz & Co. 2011.
4. Experimenting with a bundled payment system for diabetes care in the Netherlands. RIVM 2010.
5. Bruijnzeels MA. Onderzoek naar de doelmatigheid van geïntegreerde eerste lijn is noodzakelijk. De Eerstelijns 2011; 9: 38-9.
6. Drie jaar eerstelijns keten-DBC Diabetes Mellitus type 2 in de regio Zuidoost-Brabant. POZOB 2009.
7. Quality of Diabetes Case in General Practice. R. van Bruggen. Proefschrift Universiteit Utrecht, 2009.
8. Diabeteszorggroepen en de keten-DBC. Prof.dr. GEHM Rutten. Bijblijven 2010; 3: 9-16.
9. Als direct aan diabetesgerelateerde kosten zijn meegenomen de kosten van keten-DBC’s, consulten bij de huisarts en POH, labverrichtingen, voetzorg, diëtiek, M&I-verrichtingen, tweedelijnsdiabetes DBC’s. Kosten van complicaties door diabetes zijn niet meegenomen.
Klik hier voor het dossier diabetes















,
Achmea ageert tegen de integrale bekostiging. Het is te duur en werkt contraproductief aldus de tendentieuze titel. Maar Sprangers e.a. trekken te snel conclusies over een systeem dat nog maar net uit de startblokken is. Kostenbesparing in de diabete...szorg wordt veelal pas na jaren zichtbaar. De verbeterde zorg die leidt tot minder complicaties heeft aanzienlijke tijd nodig om zichtbaar te worden.
De getallen in dit artikel gaan over de jaren tot en met 2009 terwijl pas in 2007 de echte uitrol van integrale bekostiging begon. Sprangers e.a. realiseren zich niet dat er meer is gebeurd dan alleen een andere betalingssystematiek. In 2009 worden relatief en absoluut minder patiënten in de tweede lijn behandeld. Dit levert op termijn grote besparingen op.
Integrale bekostiging is in het begin relatief duur door kinderziektes. Dit heeft effect op de overheadkosten. Het is verstandig nu niet weer opnieuw het hele bekostigingssysteem te veranderen. De keten-dbc’s zijn ‘halffabricaten’ die verder doorontwikkeld moeten worden tot integrale zorgprogramma’s. De zorg in de eerste lijn staat onder druk door de korting van minister Schippers. Zij heeft ervoor gekozen te korten op de basiszorg. De zogenaamde overschrijding door de integrale bekostiging is als argument misbruikt en niet terecht, omdat hier sprake is van substitutie. Integrale bekostiging ter discussie stellen zal de vernieuwde aanpak in de kiem smoren. De POH-S financiering is niet afdoende en een niet passend systeem voor de groeiende groep patiënten die chronische zorg nodig hebben en een knellende beperking voor praktijken met veel chronisch zieken en dus voor de chronisch zieken zelf.
Daniel Tavenier, huisarts, Barneveld
Jan Woudstra, huisarts, Stiens
Jan Hein van Embden Andres, huisarts, Groningen
Baucke Jongebreur, huisarts n.p., Meppel
allen kaderhuisarts diabetes
Klaas Reenders, huisarts np, Hoogeveen
mede-oprichter DiHAG en mede-opsteller Diabetes DBC
V.W.G. Hogervorst
huisarts/bestuurder, AMSTERDAM
Het is verheugend dat Achmea nieuwe bekostigingsvormen in de zorg kritisch volgt met behulp van steeds nauwkeuriger gegevens op verzekerdenniveau. Wanneer deze analyses gebruikt worden voor ingrijpend conclusies dan moet men zeer zorgvuldig zijn.In h...et artikel ontbreken een aantal belangrijke effecten waardoor de conclusies worden vertekend. Het eerste effect is de extra volumestijging die het gevoplg is van de invoering van gestructureerd werken. In 1998 was er op iedere bekende diabeet één onbekende diabeet, in 2010 wordt dat geschat op één onbekende diabeet op vier bekenden. Dit betekent dat 75% van de volumestijging over de periode 2000-2010 is gelieerd aan deze grotere sensitiviteit voor het risico op diabetes. Dit is een prachtig resultaat en een gewenst effect. Een tweede effect wat een vertekend beeld geeft is dat het aantal patienten in de 2e lijn over de hele paeriode gelijk blijft. De ziekenhuizen compenseren hun volumeverlies wat optreedt doordat veel meer patienten bij de zorggroepen in zorg zijn.Zonder strakke regie van de zorginkoop op dit effect( bv door in de regio geen DBC's voor ongecompliceerde diabetes in te kopen zij ziekenhuizen)komt de substitutie niet goed van de grond. Wanneer voor deze 2 effecten gecorrigeerd zou worden dan stijgen de kosten geschat niet 91% maar 51%.ER wordt in het artikel geconcludeerd dat er geen aanwijzingen zijn voor betere uitkomsten. Dit is tekort door de bocht. De inleiding vermeld een significante verbetering in de periode 1998-2008, maar zoals bekend uit de literatuur kent deze verbetering een plafond.(Adviesgroep ketenzorg 2010). Ook is geengoede vergelijking mogelijk met de "reguliere 1e lijn" omdat alleen zorggroepen met een contract gegegevns aanleveren. De suggestie dat integrale bekostiging mogelijk niet de juiste methodiek is voor chronische patienten is veel te voorbarig en vereist aanvullende analyses, reele verwachtingen en aanvullende inkoopafspraken door de gehele keten.
P.van Dijk W.Hogervorst
Frank van Balen
Huisarts, Leusden
Het artikel ‘ integrale bekostiging diabetes duur’ noopt mij om een aantal opmerkingen te maken.
De titel suggereert dat het gaat om integrale (is allesomvattende) zorg. In de onderzochte periode betrof het echter vooral nog monodisciplinaire zorg,... nauwelijks multidisciplinaire zorg laat staan integrale zorg. Ook bij de vergelijking tussen de onderzoeksgroepen zijn kanttekeningen te plaatsen. In de onderzochte periode 2006-2009 bestond het verschil tussen beide groepen vooral uit het verrichten van meer controles, meer geprotocolleerde zorg en meer taakdelegatie in de interventiegroep. Het was nog de periode van opstarten van zorggroepen. De meerkosten kunnen dus goed verklaard worden uit opstart kosten en taakdelegatie. Veel interessanter, uit kosten oogpunt, zou een vergelijking in zorgkosten tussen de 1e en 2e lijn zijn geweest. Wat zou de gemiddelde diabetes patiënt in de 2e lijn gekost hebben indien er wel / geen substitutie van de zorg had plaatsgevonden? Het draait niet zozeer om wel geen deelname aan zorggroepen maar vooral om substitutie van de zorg.
Tot slot zijn de gekozen uitkomstparameters niet één op één gerelateerd aan de belangrijke uitkomsten als micro en macrovasculaire schade. Als zodanig zijn er dus vraagtekens te zetten of dit de juiste indicatoren voor het meten van de kwaliteit van zorg zijn. De eind conclusie dat meer onderzoek naar integrale (maar dan ook echte integralezorg) nodig is waarbij men transparant moet zijn deel ik. Ik hoop dat daarbij dan ook naar meer relevante uitkomst parameters zal worden gekeken waaronder ervaren gezondheid van de patient
R.W. Kreis
chirurg , BEVERWIJK
De bevindingen passen in het beeld dat ik beschreven heb in de Volkskrant van rond een jaar geleden: "Ons zorgsysteem is te duur". Er zijn meer en meer aanwijzingen dat de gestegen zorgkosten maar ten dele zijn toe te schrijven aan "de vergrijzing", ..."toegenomen techniek" en "dure geneesmiddelen". Sinds de invoering van het marktmechanisme en de DBC rekening-systematiek, zijn de zorgkosten explosief gestegen. Dit op een wijze noch demografisch, noch medisch te verklaren zijn. Helaas weigert de overheid deze realiteit onder ogen te zien.
V.M. Kampschoer
huisarts, ALMERE
Het artikel van Achmea laat zien dat de kosten voor de diabeteszorg zijn gestegen, wat een logisch gevolg is van de start van een nieuwe bekostiging. De vraag is, of deze stijging van de kosten ook voordelen oplevert, en daarin kloppen de conclusies ...niet.
In het artikel zitten enkele onzorgvuldigheden in de omschrijving van de onderzochte groep (integraal bekostigd vanaf 2009 of vanaf 2006), in de beoordeling van de verbetering van de kwaliteit (in de eerste alinea wel verbeterd over de periode 2006-2008, later niet verbeterd over de periode 2006-2009).
De verzekeraar gebruikt niet de kwaliteitsindicatoren die alle zorggroepen aanleveren, en waarvoor deze een ondersteunend ICT-systeem hebben moeten inrichten. Verder neemt Achmea alleen de directe aan diabetes-gerelateerde zorgkosten mee. Niet meegenomen worden de complicaties die door diabetes veroorzaakt worden, nl. retinopathie, hart- en vaatziekten, nierlijden, diabetische voet. Dit zijn vooral de kostenverhogende behandelingen in de diabeteszorg. En het voorkomen van deze complicaties is een van de doelen van de integrale bekostiging (VWS 2008)
Achmea geeft aan dat 25 tot 50% van het ketentarief opgaat aan overhead. De belangrijkste investeringen van de zorggroepen betreffen het ICT-systeem, en het inrichten van een financiële administratie om alle verschillende contracten en alle voorwaarden van de verzekeraars te kunnen afhandelen.
Het invoeren van een doelmatig chronische zorgsysteem is een complex traject van meerdere jaren, waarbij het als eerste van belang is dat overheid, verzekeraars, zorgaanbieders en patiënten het eens zijn over de te bereiken doelen, en de wijze waarop deze gemonitord worden. En dan kunnen we hopelijk over enkele jaren voldoende cijfers verzamelen om de werkelijke effecten van de integrale bekostiging in beeld te krijgen.
Vera Kampschöer, huisarts en programmamanager chronische zorg, Zorggroep Almere, waarvan Achmea de grootste verzekeraar is.